Федеральное государственное бюджетное учреждение НАЦИОНАЛЬНЫЙ МЕДИЦИНСКИЙ ИССЛЕДОВАТЕЛЬСКИЙ ЦЕНТР КАРДИОЛОГИИ ИМЕНИ АКАДЕМИКА Е.И. ЧАЗОВА Министерства здравоохранения
Клинический разбор ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России 29 апреля 2026 года
29 апреля 2026 года в ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России состоялся клинический разбор, представивший клинический случай пациентки 73 лет с гипертрофической обструктивной кардиомиопатией, ятрогенным дефектом межжелудочковой перегородки.
Диагноз клинический: Q21.0 Гипертрофическая кардиомиопатия. Гипертрофия миокарда левого желудочка с развитием обструкции выводящего тракта левого желудочка. Септальная миоэктомия, пластика митрального клапана от 20.07.2022г. Осложнения: Дефект межжелудочковой перегородки. Нарушение проводимости сердца: АВ блокада III степени, блокада левой ножки пучка Гиса. Имплантация двухкамерного электрокардиостимулятора Essentio DR в режиме DDD от 26.07.2022г. Нарушение ритма сердца: пароксизмальная форма фибрилляции предсердий, CHA2DS2-VASC 4 балла. HASBLED 3 балла. ХСНсФВ (ФВ ЛЖ 60%), 1 стадия, 1 ФК. Операция: Эндоваскулярное закрытие дефекта межжелудочковой перегородки окклюдером (MF LT-MFO-14-12) от 02.04.2025 г.
Сопутствующие заболевания: Гиперхолистеринемия. Ожирение 1 степени (по абдоминальному типу) Хронический гастрит, вне обострения. Реконвалесцент HCV. Цирроз печени, класс А по Чайлд-Пью. Портальная гипертензия: гепатоспленомегалия, гиперспленизм, тромбоцитопения легкой степени. Узловой зоб, эутиреоз. Церебро-васкулярная болезнь. Хроническая ишемия головного мозга.
Докладчик:
Нурхаметова Алина Азатовна, врач кардиолог, отдела сердечно-сосудистой хирургии, к.м.н.
Содокладчики:
Саличкин Дмитрий Владимирович, врач сердечно-сосудистый хирург, отдела сердечно-сосудистой хирургии, к.м.н.
Смирнов Станислав Максимович, врач ультразвуковой диагностики, отдела ультразвуковых методов исследования.
Вопросы для обсуждения:
1) Частота встречаемости ятрогенного ДМЖП при септальной миэктомии/алкогольной аблации у пациентов с ГКМП.
2) Предпочтительная тактика и тайминг лечения данного осложнения.
3) Влияет ли доступ (трансвенозный, трансапикальный) на эффективность транскатетерного закрытия ДМЖП?
4) Не должен ли в данном случае в качестве основного диагноза фигурировать «ятрогенный ДМЖП», а ГКМП выступать в качестве фонового заболевания (вопрос на стыке учения о диагнозе, деонтологии, права)?
Клинический разбор был проведен при участии сотрудников, ординаторов и аспирантов НИИ клинической кардиологии им. А.Л. Мясникова ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России.
Презентация
В дискуссии приняли участие
Бойцов Сергей Анатольевич — академик РАН, доктор медицинских наук, профессор.
Чазова Ирина Евгеньевна — академик РАН, доктор медицинских наук, профессор.
Кухарчук Валерий Владимирович — член-корр. РАН, доктор медицинских наук, профессор.
Ширяев Андрей Андреевич — член-корр. РАН, доктор медицинских наук, профессор.
Певзнер Дмитрий Вольфович — доктор медицинских наук.
Саидова Марина Абдулатиповна — доктор медицинских наук, профессор.
Имаев Тимур Эмвярович — доктор медицинских наук.
Нурхаметова Алина Азатовна — кандидат медицинских наук, врач-кардиолог отдела сердечно-сосудистой хирургии (докладчик).
Кучин Иван Владимирович — врач — сердечно-сосудистый хирург отдела сердечно-сосудистой хирургии.
С.А. Бойцов (академик РАН, д.м.н., проф.): У нас есть к вам вопросы. Спасибо. Я только что прочитал вопросы для обсуждения, обозначенные в повестке. Первый вопрос — о частоте. Насколько часто встречаются ятрогенные дефекты межжелудочковой перегородки при септальной миоэктомии и алкогольной аблации?
А.А. Нурхаметова (к.м.н.): Сергей Анатольевич, наш центр не располагает достаточным объёмом таких вмешательств. По данным мировой литературы, процент осложнений невелик: менее 1 % для септальной миоэктомии и 0,2 % для алкогольной аблации. Осложнения достаточно редки по сравнению с блокадами, требующими имплантации кардиостимулятора.
С.А. Бойцов (академик РАН, д.м.н., проф.): Через какое время после операции был выявлен сброс?
А.А. Нурхаметова (к.м.н.): Сергей Анатольевич, спасибо, это очень интересный вопрос. Мы обсуждали его с коллегами. Нам не совсем понятно, почему дефект не был виден при первой контрольной эхокардиографии в центре Петровского. В промежутке с 2022 по 2023 год экспертное эхокардиографическое исследование не проводилось. О наличии значимого дефекта стало известно только в 2024 году, через два года после вмешательства. После операции пациентка чувствовала себя не очень хорошо, однако её успокоили, сообщив, что со стороны вмешательства по данным контрольной эхокардиографии вопросов нет. Чреспищеводное исследование ей не выполнялось.
С.А. Бойцов (академик РАН, д.м.н., проф.): Скажите, пожалуйста, по данным литературы, как часто встречается такой сброс — из левого желудочка в правый желудочек и правое предсердие?
А.А. Нурхаметова (к.м.н.): Статистика имеется только по суммарным дефектам.
С.А. Бойцов (академик РАН, д.м.н., проф.): Есть ли ещё вопросы, коллеги? Спасибо. Валерий Владимирович, пожалуйста.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): С какой целью назначен ивабрадин? Пациентке уже имплантирован кардиостимулятор, она принимает бета-блокаторы, и дополнительно к ним ивабрадин. Чем меньше лекарственных средств, тем лучше.
А.А. Нурхаметова (к.м.н.): Мы согласны с Вами и даже пытались отменить ивабрадин. Он был назначен не нами, а ранее — в период между 2022 и 2024 годами. У пациентки есть склонность к тахикардии.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): В чём смысл? Ивабрадин урежает синусовый ритм — и только.
А.А. Нурхаметова (к.м.н.): У пациентки сохраняется синусовый ритм. Она поступила к нам именно на синусовом ритме. Стимуляция составляет 10%.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю. Хотел бы задать вопрос Дмитрию Вольфовичу. Если бы сброс подобной локализации, формы, характера и размера возник в результате инфаркта миокарда, насколько клиническая картина могла бы отличаться от данного случая, когда дефект обусловлен врачебным вмешательством?
Д.В. Певзнер (д.м.н.): На этот вопрос лучше ответил бы Евгений Владимирович Меркулов — особенно с точки зрения техники. С нашей же точки зрения, это базальный разрыв. У нас были пациенты с инфарктом миокарда, которых, к сожалению, не удалось спасти; все это были довольно сложные случаи. Столь сложный разрыв мы, вероятно, передали бы в руки больших хирургов.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю. Однако я имел в виду клиническое течение в данном случае.
Д.В. Певзнер (д.м.н.): Этот разрыв небольшой, и с точки зрения сброса он незначительный. Таких маленьких разрывов мы не видели. Тот сброс, который демонстрировал Станислав Максимович, для нас был бы несущественным, и мы, вероятно, направили бы пациента к большим хирургам. Не потребовалось бы ни циркуляторной поддержки, ни дополнительного вмешательства — использования окклюдера в качестве моста, поскольку обычно при инфаркте миокарда мы сталкиваемся с гораздо более крупными разрывами и более тяжёлым течением, особенно когда речь идёт о базальном разрыве.
С.А. Бойцов (академик РАН, д.м.н., проф.): То есть если бы разрыв подобного характера возник как следствие инфаркта миокарда, то особенности клинической картины были бы примерно теми же?
Д.В. Певзнер (д.м.н.): Да, трудно себе представить столь незначительный разрыв при истинном инфаркте миокарда.
С.А. Бойцов (академик РАН, д.м.н., проф.): Сейчас мы теоретизируем, хотим понять.
Д.В. Певзнер (д.м.н.): То есть если бы это был точно такой же разрыв, но возникший при инфаркте миокарда, мы бы, скорее всего, относились к нему спокойно и через две-три недели отдел академика А.А. Ширяева взял бы пациента на плановое хирургическое вмешательство.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): Доклад блестящий, интересный. Проводя аналогию, можно сказать, что это уникальнейшая операция. Однако с позиций современных подходов к лечению гипертрофической кардиомиопатии на Западе уже широко применяют препараты типа мавакамтена и афикамтена — ингибиторы миозина. У нас, к сожалению, их пока нет. Толщина межжелудочковой перегородки у пациентки составляла 1,8 см, тогда как для септальной миоэктомии показанием обычно служит толщина более 3 см. В докладе не прозвучало, насколько выраженной была обструкция выводного тракта и были ли синкопальные состояния до того, как пациентка начала купаться в бассейне. С современной научной точки зрения здесь есть некоторая неопределённость. Работа выполнена блестяще, случай уникальный — необычные конфигурация и локализация дефекта. На учёном совете мы обсуждали, что наши учёные работают над препаратом, ограничивающим гипертрофию межжелудочковой перегородки (возможно, речь шла о микроРНК). Было бы интересно услышать их доклад — они движутся в этом направлении. Это было примерно полгода назад.
С.А. Бойцов (академик РАН, д.м.н., проф.): Да, мы обсуждали гипертрофическую кардиомиопатию.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): Надо всё же соответствовать современному уровню. Генетическое исследование проводили? У этого пациента...
С.А. Бойцов (академик РАН, д.м.н., проф.): Результат пока неизвестен, я правильно понимаю?
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): Было бы интересно выяснить, какой генетический дефект у этой пациентки.
А.А. Нурхаметова (к.м.н.): Генетическое исследование проводилось нашими коллегами, результаты находятся в работе. Результатов пока нет, это стандартная ситуация, связанная с определёнными логистическими сложностями.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): Это важно для семьи. А ребёнок двух лет — я не понял: от чего он умер?
А.А. Нурхаметова (к.м.н.): Он вряд ли умер от внезапной сердечной смерти. Скорее всего, причиной смерти была инфекция.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): Но всё же членам семьи тоже следовало бы провести исследование. Мы ждём результатов.
А.А. Нурхаметова (к.м.н.): У пациентки есть дочь 42 лет.
В.В. Кухарчук (член-корр. РАН, д.м.н., проф.): Благодарю.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю. Коллеги, кто ещё желает выступить, высказаться? Марина Абдулатиповна, пожалуйста.
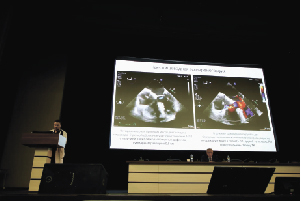
М.А. Саидова (д.м.н., проф.): Сергей Анатольевич, хочу подчеркнуть следующее. Во-первых, задавалось несколько вопросов. Как часто встречаются разнонаправленные дефекты? Это ятрогенный дефект, связанный с проведённой миоэктомией. Вероятно, истончение перегородки привело к возникновению дефектов в её истончённой части. Один дефект располагался ближе к трикуспидальному клапану, и сброс осуществлялся под трикуспидальный клапан; другой — несколько выше, со сбросом в правый желудочек. Уникальность данного случая в том, что одним окклюдером удалось закрыть оба дефекта, хотя мембранозная часть межжелудочковой перегородки небольшая. Необходимо было так умело захватить оба дефекта, чтобы не прижать и не повредить септальную створку. Существует также риск обструкции выходного тракта, поскольку один диск может прижиматься в выходном тракте ближе к межжелудочковой перегородке, в области аорты. Технически операция выполнена блестяще. Важно, что не было резидуальной значительной регургитации. Известно, что сложные анатомические дефекты полностью не прикрываются; в этом, на мой взгляд, уникальность данного случая — всего за 40 минут пациенту оказана помощь практически без осложнений, достигнут блестящий результат. Толщина межжелудочковой перегородки составляла 1,8 см, но показанием к операции служила не сама толщина, а наличие обструкции. Градиент составлял 110 мм рт.ст. в покое или при пробе Вальсальвы. У пациентки была симптомная обструкция. Если сравнивать два метода лечения, то, на мой взгляд, от алкогольной аблации уже отказались; в рекомендациях этот метод более не упоминается. Осталась только септальная миоэктомия, которая является наиболее эффективным методом. Однако мы видим множество осложнений: пациентке установили электрокардиостимулятор из-за блокады левой ножки пучка Гиса, впоследствии развилась полная атриовентрикулярная блокада, кроме того, возникли описанные дефекты. Это возможные осложнения подобных операций. Лёгочная гипертензия, судя по данным, сейчас отсутствует; ранее она была, но не очень высокой (лёгочно-системное соотношение составляло 1,6, что указывало на гемодинамически значимый сброс, но не на тяжёлую лёгочную гипертензию), что и позволило предложить данный метод. При очень высокой лёгочной гипертензии закрыть дефект было бы невозможно.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю за разъяснение, Марина Абдулатиповна. Иван Владимирович, когда Вы планировали операцию, Вы намеревались закрыть оба сброса или так получилось в процессе?
И.В. Кучин (врач — сердечно-сосудистый хирург): Благодарю за вопрос. В своём выступлении я уже говорил, что мы изначально измерили общий диаметр дефекта. Ставить два окклюдера у данного пациента было бы нецелесообразно, поскольку очень близко расположены клапанный аппарат — трикуспидальный и аортальный клапаны, то есть практически под аортальным клапаном. Для этого и было изготовлено специальное устройство, которое после объединения дефектов легло прямо в нишу. Валерий Владимирович также отметил, что миоэктомия была выполнена по показаниям (имелся градиент, а также эффект Вентури с подсасыванием передней створки). Поэтому дополнительно к миоэктомии была выполнена пластика митрального аппарата. Таким образом, перед нами сложная пациентка со сложным поражением выходного тракта левого желудочка.
С.А. Бойцов (академик РАН, д.м.н., проф.): Андрей Андреевич, пожалуйста.
А.А. Ширяев (член-корр. РАН, д.м.н., проф.): Я бы хотел отметить, что это новый малоинвазивный подход к закрытию дефектов межжелудочковой перегородки. Начальный опыт в нашем отделе свидетельствует о его перспективности и позволяет рассматривать возможность применения метода при задних постинфарктных дефектах межжелудочковой перегородки.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю, Андрей Андреевич. Коллеги, после выступления руководителя отдела, наверное, пора завершать дискуссию. В порядке заключения. Я до конца не понял для себя: если бы мы не пошли на операцию по закрытию дефектов, учитывая, что по оценке Дмитрия Вольфовича, по сравнению с постинфарктными разрывами, они небольшие, — как бы дальше развивалась история? Какова была бы динамика клинической картины? Марина Абдулатиповна, пожалуйста.
М.А. Саидова (д.м.н., проф.): Речь идёт о врождённом дефекте, а не о постинфарктном разрыве, именно о врождённом ДМЖП. Со временем у пациентки расширяются правые отделы сердца, что мы и наблюдали до операции. К умеренной лёгочной гипертензии присоединяется более выраженная, что приводит к утяжелению состояния и развитию сердечной недостаточности. Поэтому понятно, почему дефекты небольшие. Их два, и при оценке гемодинамической значимости их следует суммировать. Мы видели сброс, особенно в правое предсердие: он был довольно значительным. Для нас важны не столько размеры отверстия, сколько наличие лёгочной гипертензии, состояние правых отделов сердца и величина сброса слева направо. Эти три компонента анализируются, и на их основе делается вывод. При дальнейшем развитии ситуации пациентка с декомпенсированным врождённым пороком неизбежно становится пациенткой с лёгочной гипертензией.
С.А. Бойцов (академик РАН, д.м.н., проф.): Спасибо, Марина Абдулатиповна. Ирина Евгеньевна, добавите что-нибудь?
И.Е. Чазова (академик РАН, д.м.н., проф.): Глубокоуважаемые коллеги, я могу только поздравить наших хирургов с блестяще выполненной операцией и пожелать им дальнейших успехов в лечении таких сложных пациентов. Этот случай достоин публикации. Марина Абдулатиповна уже говорила о возможных последствиях незакрытия дефекта. Я, в свою очередь, уточняла у неё, не развилась ли уже лёгочная гипертензия у данной пациентки, поскольку попытка лечения обструктивной гипертрофической кардиомиопатии привела к формированию дефекта межжелудочковой перегородки. Следует отметить, что пациенты с дефектами межжелудочковой перегородки входят в первую группу лёгочной артериальной гипертензии; это чрезвычайно тяжёлый контингент, у них формируется синдром Эйзенменгера. Если говорить о нехирургических вариантах, возможна ЛАГ-специфическая терапия, однако не все препараты, применяемые при лёгочной артериальной гипертензии, эффективны. Наиболее часто в таких ситуациях используют бозентан — ингибитор рецепторов эндотелина. Однако это не решает проблему в полной мере. Необходимо дальнейшее наблюдение за пациенткой. Благодарю за внимание.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю, Ирина Евгеньевна, это очень ценное дополнение. Не критикуя коллег из Центра имени Петровского (подобные осложнения возможны в любом центре), отмечу отсутствие системного наблюдения за оперированными пациентами. Тем не менее пациентка попала к нам по адресу. Отрадно, что сегодня мы владеем широким спектром эндоваскулярных технологий; данный случай служит примером гибридной хирургии, сочетающей трансапикальный доступ с эндокардиальным закрытием дефектов. Предоставляю слово Тимуру Эмвяровичу Имаеву.
Т.Э. Имаев (д.м.н.): Хотел бы сказать, что на протяжении пяти-шести лет мы ведём эту работу. Наблюдение очень серьёзное. Первый подобный случай — в защиту наших коллег и друзей, которые из разных центров присылают нам таких больных, зная, что мы это делаем. Первый пациент был оперирован в центре Монако выдающимся кардиохирургом Дрейфусом, и после протезирования митрального клапана возникла подобная проблема. Мы продолжаем наблюдать его уже шесть лет. Мы берём больных и из центров Германии. Это тяжелейшая группа пациентов, которым можно помочь только подобным способом, и апикальный доступ является приоритетным. Благодарю.
С.А. Бойцов (академик РАН, д.м.н., проф.): Благодарю, Тимур Эмвярович. Должен отметить, что литературный поиск должен быть более широким, чтобы мы понимали масштаб проблемы и все возможные варианты клинических проявлений, основываясь на накопленном опыте. Коллеги, давайте поблагодарим лабораторию, отдел хирургии, специалистов по ультразвуковой диагностике и всех коллег, которые принимали участие в этом большом деле. Замечательный результат необходимо зафиксировать не только в протоколе клинического разбора, но и в публикации. Всем большое спасибо, клинический разбор окончен.